Φάρμακα που προκαλούν απώλεια οστού
Ορισμένα φάρμακα μπορεί να είναι επιβλαβή για τα οστά σας, ακόμα και αν είναι απαραίτητα για τη θεραπεία κάποιας παθολογικής κατάστασης. Η οστική απώλεια είναι συνήθως μεγαλύτερη εάν τα λάβετε σε υψηλές δόσεις ή για μεγάλο χρονικό διάστημα.
Είναι σημαντικό να μιλήσετε με τον γιατρό σας σχετικά με τους κινδύνους και τα οφέλη των φαρμάκων που λαμβάνετε και για το πώς μπορούν να επηρεάσουν τα οστά σας. Αλλά μη σταματήσετε καμία θεραπεία ή αλλάξετε τη δόση των φαρμάκων σας αν δεν σας βεβαιώσει ο ιατρός σας ότι κάτι τέτοιο είναι ασφαλές.
Αν χρειαστεί να πάρετε ένα φάρμακο που προκαλεί οστική απώλεια, συζητήστε με τον ιατρό σας για να καθορίσετε τη χαμηλότερη δυνατή δόση που μπορείτε να λάβετε για τον έλεγχο των συμπτωμάτων σας .
Παρακάτω είναι μια λίστα με φάρμακα που μπορεί να προκαλέσουν απώλεια οστικής μάζας.
- Αντιόξινα που περιέχουν αργίλιο
- Αντιεπιληπτικά
- Αναστολείς της αρωματάσης, για τον καρκίνο του μαστού (π.χ. Arimidex®, Aromasin® and Femara®)
- Χημειοθεραπευτικά φάρμακα κατά του καρκίνου
- Κυκλοσπορίνη Α και FK506 (tacrolimus)
- Εκλυτικός παράγοντας γοναδοτροπίνης (GnRH), όπως η Leuprorelin, Triptorelin και Goserelin (π.χ. Leuprol®, Arvekap® and Zoladex®)
- Ηπαρίνη
- Λίθιο
- Οξική μεδροξυπρογεστερόνη για αντισύλληψη
- Μεθοτρεξάτη
- Οι αναστολείς της αντλίας πρωτονίων (PPIs), όπως Losec®, Nexium® και παρόμοια
- Εκλεκτικοί αναστολείς επαναπρόσληψης σεροτονίνης (SSRIs), όπως Cipralex® , Ladose® και Zoloft®
- Στεροειδή (γλυκοκορτικοειδή), όπως η κορτιζόνη και πρεδνιζόνη (Prezolon®, Medrol®)
- Ταμοξιφένη (σε προεμμηνοπαυσιακές γυναίκες)
- Θειαζολιδινεδιόνες όπως Actos® για τον σακχαρώδη διαβήτη τύπου 2
- Ορμόνες του θυρεοειδούς σε περίσσεια
Σημείωση: Αυτή η λίστα μπορεί να μην περιλαμβάνει όλα τα φάρμακα που μπορεί να προκαλέσουν απώλεια οστικής μάζας.
Οστεοπόρωση και γλυκοκορτικοειδή
Ενώ τα στεροειδή μπορεί να είναι σωτήρια θεραπεία για ορισμένες καταστάσεις, μπορούν επίσης να προκαλέσουν απώλεια οστού και οστεοπόρωση. Αυτά τα φάρμακα αναφέρονται συχνά ως γλυκοκορτικοειδή. Δεν πρέπει να συγχέονται με τα αναβολικά στεροειδή, τα οποία είναι αρσενικές ορμόνες που μερικοί αθλητές χρησιμοποιούν για να χτίσουν μυς.
Τα γλυκοκορτικοοειδή είναι σαν ορισμένες ορμόνες που παράγονται από τον οργανισμό μας. Οι ιατροί τα συνταγογραφούν για πολλές καταστάσεις, συμπεριλαμβανομένης της ρευματοειδούς αρθρίτιδας (αλλά όχι της οστεοαρθρίτιδας), του άσθματος, της νόσου του Crohn, του λύκου και των αλλεργιών. Συχνά συνταγογραφούνται για την ανακούφιση της φλεγμονής. Χρησιμοποιούνται επίσης μαζί με άλλα φάρμακα για τη θεραπεία του καρκίνου και αυτοάνοσες καταστάσεις και να υποστηρίξουν τις μεταμοσχεύσεις οργάνων.
Τα πιο συχνά χρησιμοποιούμενα σκευάσματα γλυκοκορτικοειδών είναι η δεξαμεθαζόνη (Decadron®), η μεθυλπρεδνιζολόνη (Medrol®) και η πρεδνιζόνη (Prezolon®), καθώς και το ενδοφλεβίως χορηγούμενοSolu – Medrol®.
Λαμβάνοντας γλυκοκορτικοειδή, όπως χάπια σε δόση των 5 mg ή περισσότερο για 3 ή περισσότερους μήνες μπορεί να αυξήσει την πιθανότητα της απώλειας οστού και την ανάπτυξη της οστεοπόρωσης.
Συζητήστε με τον γιατρό σας για τη λήψη της χαμηλότερης δυνατής δόσης για το συντομότερο χρονικό διάστημα. Αν χρειαστεί να πάρετε γλυκοκορτικοειδή για μεγάλο χρονικό διάστημα, θα πρέπει να ληφθούν μέτρα για την πρόληψη της οστικής απώλειας. Κατά τη διάρκεια της θεραπείας με γλυκοκορτικοειδή, είναι ιδιαίτερα σημαντικό να λαμβάνετε αρκετό ασβέστιο και βιταμίνη D. Είναι επίσης σημαντικό να μην καπνίζετε. Τέλος, μπορεί ο ιατρός σας να σας συστήσει να κάνετε μια εξέταση οστικής πυκνότητας.
- Δημοσιεύθηκε στο Οστεοπόρωση
Η “Ανοιχτή Αγκαλιά” στην Τήλο και τη Νίσυρο
Ολοκληρώθηκε η τέταρτη, για το 2014, εκστρατεία του προγράμματος “Υποστηρίζουμε τη ζωή” στην Τήλο και τη Νίσυρο (2-9 Μαΐου).
Οι εθελοντές των Φίλων Κοινωνικής Παιδιατρικής “Ανοιχτή Αγκαλιά” έδωσαν τον καλύτερο εαυτό τους και δέχτηκαν την αγάπη των μικρών και μεγάλων φίλων τους.
Ευχαριστούμε όλους όσους συνέβαλαν στην επιτυχία της προσπάθειάς μας και, ιδιαίτερα, το ιατρικό και νοσηλευτικό προσωπικό του Πολυδύναμου Ιατρείου – Κέντρου Υγείας Νισύρου για την αμέριστη συμπαράστασή τους.
Επιστρέφουμε με την υπόσχεση να είμαστε πάλι κοντά σας! Ευχαριστούμε!
- Δημοσιεύθηκε στο Εθελοντισμός
Εποχική διακύμανση και επίπτωση των καταγμάτων
Πιστεύετε ότι η πλειοψηφία των καταγμάτων του ισχίου συμβαίνουν τον χειμώνα; ΛΑΘΟΣ! Απροσδόκητα, η πλειονότητα των καταγμάτων του ισχίου συμβαίνουν την άνοιξη, σύμφωνα με τη μελέτη GLOW (Global Longitudinal Study of Osteoporosis in Women).
Μια ομάδα ερευνητών εξέτασαν πρόσφατα στοιχεία από περισσότερες από 60.000 μετεμμηνοπαυσιακές γυναίκες από τις ΗΠΑ, τον Καναδά, την Αυστραλία και 7 ευρωπαϊκές χώρες για να καθορίσουν πότε, πού και πώς συμβαίνουν τα οστεοπορωτικά κατάγματα. Από τα 4.122 κατάγματα που αναφέρθηκαν, μόνο τα κατάγματα ισχίου παρουσίασαν εποχική διακύμανση, με την πλειοψηφία τους να συμβαίνουν την άνοιξη.
Οι πτώσεις ήταν η αιτία των περισσότερων καταγμάτων, κάτι που οδήγησε τους ερευνητές στο συμπέρασμα ότι οι μετεμμηνοπαυσιακές γυναίκες, που διατρέχουν κίνδυνο κατάγματος, χρειάζονται συμβουλές για να τους βοηθήσουν να μειώσουν τους κινδύνους που εμπίπτουν μέσα και έξω από το σπίτι και σε όλες τις εποχές του έτους.
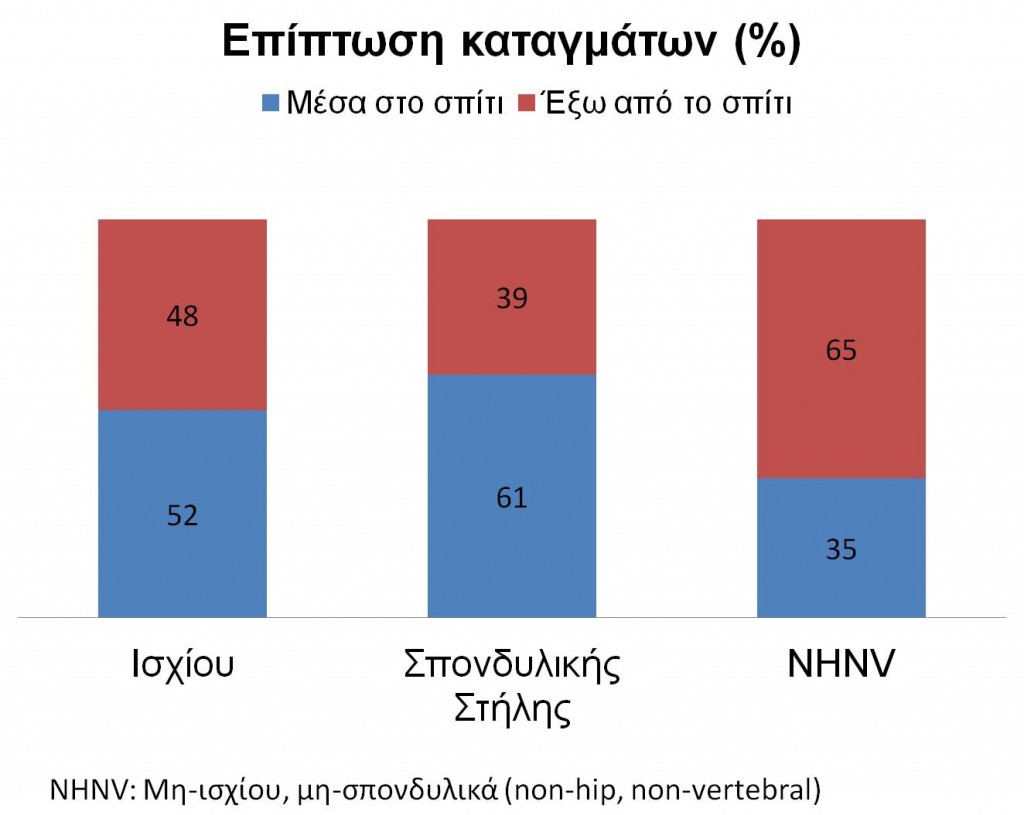
Επίπτωση των καταγμάτων
Ανάμεσα σε 60.393 μετεμμηνοπαυσιακές γυναίκες, αναφέρθηκαν 4.122 κατάγματα (86% μη-ισχίου, μη-σπονδυλικά [NHNV, που ορίζονται ως κατάγματα κλείδας, βραχίονα, καρπού, πλευρών, λεκάνης, αστραγάλου, μηρού, κατώτερου & άκρου ποδός, ώμου, γόνατος, χεριού & αγκώνα], 8% σπονδυλικά και 6% κατάγματα ισχίου). Τα κατάγματα ισχίου ήταν πιο πιθανό να συμβούν την άνοιξη, με μικρή εποχική διακύμανση για τα NHNV ή τα κατάγματα της σπονδυλικής στήλης.

Τα κατάγματα ισχίου συνέβησαν εξίσου μέσα ή έξω από το σπίτι, ενώ το 65% των NHNV καταγμάτων έξω και το 61% των σπονδυλικών καταγμάτων μέσα στο σπίτι.
Αιτιολογία των καταγμάτων
Οι πτώσεις προηγήθηκαν στο 68-86% των NHNV και στο 68-83% των καταγμάτων ισχίου στις γυναίκες ηλικίας ≤ 64 έως ≥ 85 χρόνων, με τάση να αυξάνονται με την ηλικία. Περίπου το 45% των σπονδυλικών καταγμάτων σχετίζονταν με πτώσεις σε όλες τις ηλικιακές ομάδες, εκτός από τις ηλικίες άνω των 85 χρόνων, στις οποίες μόνο στο 24% εμφανίστηκαν μετά από πτώση.

Συμπεράσματα
Σε αυτήν την πολυ-εθνική ομάδα ασθενών, από τα κατάγματα που συνέβησαν στη διάρκεια του έτους, μόνο τα κατάγματα ισχίου φαίνεται να έχουν εποχική διακύμανση, με το μεγαλύτερο ποσοστό να συμβαίνουν την άνοιξη. Τα κατάγματα ισχίου συνέβησαν εξίσου εντός και εκτός σπιτιού, της σπονδυλικής στήλης πιο συχνά μέσα στο σπίτι και τα NHNV έξω από το σπίτι. Οι πτώσεις ήταν το πιο συχνό αίτιο των καταγμάτων ισχίου και NHNV.
Οι μετεμμηνοπαυσιακές γυναίκες που διατρέχουν κίνδυνο για κάταγμα χρειάζονται συμβουλές σχετικά με τη μείωση των δυνητικά τροποποιήσιμων παραγόντων κινδύνου, τόσο μέσα όσο και έξω από το σπίτι και σε όλες τις εποχές του έτους.
- Δημοσιεύθηκε στο Οστεοπόρωση
Η θεραπεία με CPAP βελτιώνει τον γλυκαιμικό έλεγχο σε ασθενείς με υπνική άπνοια και διαβήτη τύπου 2.
Τα άτομα με διαβήτη τύπου 2, τα οποία επίσης υποφέρουν από το σύνδρομο της αποφρακτικής άπνοιας στον ύπνο (υπνική άπνοια) μπορεί να ωφεληθούν από τη θεραπεία CPAP (Continuous Positive Air Pressure – συνεχής θετική πίεση αέρα), αποκάλυψε μια νέα μελέτη που δημοσιεύτηκε στο Diabetes Care.
Για να εκτιμηθεί η αποτελεσματικότητα της εφαρμογής συνεχούς θετικής πίεσης στους αεραγωγούς για την αντιμετώπιση της συχνής αυτής διαταραχής της αναπνοής, οι ερευνητές από το King’s College του Λονδίνου εξέτασαν τα αποτελέσματα από 150 ασθενείς με διαβήτη τύπου 2 στο Ηνωμένο Βασίλειο, οι οποίοι έλαβαν θεραπεία με CPAP για την υπνική άπνοια για 5 χρόνια και τα συνέκριναν με εκείνα 150 ασθενών που δεν έλαβαν τη θεραπεία με CPAP.
Οι ερευνητές βρήκαν ότι η χρήση της συσκευής CPAP οδήγησε σε μακροπρόθεσμες βελτιώσεις στην αρτηριακή πίεση (τόσο τη συστολική όσο και τη διαστολική αρτηριακή πίεση) και τη γλυκόζη του αίματος.
Οι ασθενείς που έλαβαν θεραπεία με CPAP είχαν σημαντικά χαμηλότερα επίπεδα γλυκοζυλιωμένης αιμοσφαιρίνης (HbA1c) σε σύγκριση με την ομάδα ελέγχου.
Η θεραπεία με CPAP βελτίωσε σημαντικά τη συνολική ποιότητα ζωής των ασθενών. “Η έναρξη θεραπείας με CPAP σε διαβητικούς ασθενείς με υπνική άπνοια συμβάλλει σε σημαντικά καλύτερο έλεγχο της αρτηριακής πίεσης και του σακχάρου και παρέχει μια οικονομικά αποδοτική χρήση των πόρων του Εθνικού Συστήματος Υγείας (NHS)”, σημειώνουν οι ερευνητές.
Η παραπάνω μελέτη μας υπενθυμίζει τη συχνά παραβλεπόμενη διαταραχή της υπνικής άπνοιας στους ασθενείς με διαβήτη τύπου 2 και μας δίνει τη δυνατότητα να επαναξετάσουμε τις θεραπευτικές μας επιλογές με στόχο μια καλύτερη ποιότητα ζωής για τους ασθενείς μας.
Συνεχής θετική πίεση στους αεραγωγούς μέσω ρινικής μάσκας (CPAP).
Σ’ αυτήν την πολύ αποτελεσματική θεραπεία, μια μικρή πλαστική μάσκα φοριέται στη μύτη κατά τη διάρκεια του ύπνου. Μια συσκευή στέλνει αέρα με πίεση στη μάσκα. Η πίεση αυτή διαβιβάζεται από τη μύτη στο φάρυγγα και τον κρατάει ανοικτό κατά τη διάρκεια του ύπνου. Έτσι το άτομο κοιμάται και αναπνέει φυσιολογικά. Η συσκευή CPAP (διαβάζεται “Σιπάπ”) χρησιμοποιείται κυρίως για την αποφρακτική άπνοια. Ένα ποσοστό 80% περίπου των ασθενών αποδέχεται τη θεραπεία και τη συνεχίζει, ενώ οι υπόλοιποι τη βρίσκουν ενοχλητική και την εγκαταλείπουν.
Η CPAP χρησιμοποιείται για τη θεραπεία της αποφρακτικής άπνοιας στον ύπνο από το 1981. Θεωρείται η καλύτερη θεραπεία για την αποφρακτική άπνοια, γιατί είναι πολύ αποτελεσματική και πολύ ασφαλής. Οι επιπλοκές που μπορεί να παρουσιάσει είναι τοπικές στη μύτη: π.χ. συνάχι, ξηρότητα.
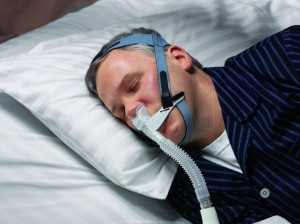
Υπάρχουν διάφοροι τύποι συσκευών θετικής πίεσης, όπως οι απλές και οι αυτόματες συσκευές CPAP, οι συσκευές ΒΙΡΑΡ, οι συσκευές BIPAP ST, οι σερβοαναπνευστήρες κ.λπ.. Επίσης υπάρχουν διαφόρων ειδών μάσκες, οι ρινικές, οι στοματορινικές, οι ρινικές που ακουμπούν μόνο στα ρουθούνια κλπ. H συσκευή CPAP παράγει ένα ρεύμα αέρος που κρατάει το φάρυγγα ανοικτό και εξαφανίζει τις άπνοιες και το ροχαλητό.
Πηγές: diabetes.co.uk, hypnos.gr
- Δημοσιεύθηκε στο Σακχαρώδης Διαβήτης








