Σφυροβραχιόνιος δείκτης: μέτρηση & ερμηνεία
Ο λόγος (πηλίκο) της συστολικής πίεσης του αίματος στον αστράγαλο προς την πίεση του βραχίονα, που ονομάζεται επίσης σφυροβραχιόνιος δείκτης (το σφυρό = ο αστράγαλος)(ankle – brachial index, ABI), έχει ιδιαιτερότητες που έχουν εδραιώσει τη μέτρησή του στην πρωτοβάθμια περίθαλψη και την ιατρική του καρδιαγγειακού συστήματος.
Ο σφυροβραχιόνιος δείκτης θεωρείται σήμερα ως ένας από τους ευρύτερα διαθέσιμους δείκτες αθηροσκλήρωσης και μπορεί να χρησιμοποιηθεί για τον προσδιορισμό του καρδιαγγειακού κινδύνου ενός ατόμου. Ωστόσο, σε αντίθεση με άλλους αγγειακούς δείκτες (π.χ., το πάχος του έσω-μέσου χιτώνα της καρωτίδας ή την ταχύτητα του σφυγμικού κύματος της αορτής), ο σφυροβραχιόνιος δείκτης είναι επίσης ένα διαγνωστικό εργαλείο για τη διάγνωση της περιφερικής αρτηριακής νόσου (ΠΑΝ) των κάτω άκρων.
Αυτή η διπλή ιδιαιτερότητα πολλαπλασιάζει τις ευκαιρίες και τις συνθήκες για τη χρήση του, αλλά η ερμηνεία του εξαρτάται από την ένδειξη εφαρμογής της μεθόδου, δηλ. είτε πρόκειται για μια εξέταση επιβεβαίωσης της ΠΑΝ μετά από κλινική υποψία είτε εκτίμησης του καρδιαγγειακού κινδύνου σε ασυμπτωματικά άτομα ελεύθερα κλινικής καρδιαγγειακής νόσου.
Η συστολική αρτηριακή πίεση (ΣΑΠ) είναι μεγαλύτερη στον αστράγαλο απ’ ό,τι στον βραχίονα.
Η κυματομορφή της αρτηριακής πίεσης ενισχύεται καθώς ταξιδεύει περιφερικά από την καρδιά, με αποτέλεσμα την προοδευτική αύξηση της συστολικής αρτηριακής πίεσης και τη μείωση της διαστολικής πίεσης. Τόσο η ανάκλαση των ηχητικών κυμάτων όσο και οι μεταβολές του πάχους των τοιχωμάτων των αγγείων μπορεί να συμβάλλουν στην ενίσχυση της ΣΑΠ στα κάτω άκρα.
Υπάρχουν αναφορές ότι ο σφυροβραχιόνιος δείκτης είναι μεγαλύτερος σε ψηλότερα άτομα, λόγω της προοδευτικής αύξησης της ΣΑΠ στα κάτω άκρα όσο μεγαλύτερη είναι η απόσταση από την καρδιά. Έχει φανεί επίσης ότι ο ΑΒΙ είναι ελάχιστα μεγαλύτερος στους άνδρες απ’ ό,τι στις γυναίκες, ανεξάρτητα από το σωματικό ύψος.
Προκειμένου να βελτιωθεί η ευρεία χρήση του ABI, η Αμερικανική Καρδιολογική Εταιρεία (ΑΗΑ) εξέδωσε μια επιστημονική δήλωση για την προτυποποίηση της μεθοδολογίας για τη μέτρηση, τον υπολογισμό και την ερμηνεία του ABI. Οι διάφορες πτυχές της μεθοδολογίας εκτίμησης του σφυροβραχιόνιου δείκτη δεν ήταν μόνο η αξιολόγηση της ικανότητάς του για τη διάγνωση ΠΑΝ ή την εκτίμηση του καρδιαγγειακού κινδύνου, αλλά και η επαναληψιμότητα των διαφόρων τρόπων μέτρησης.
Πώς γίνεται η μέτρηση του σφυροβραχιόνιου δείκτη;
H τεχνική προσδιορισμού της πίεσης είναι σύντομη (διαρκεί συνήθως λιγότερο από 15 λεπτά). Βασίζεται στη χρήση μιας συνεχούς κύματος συσκευής Doppler (μεγέθους τσέπης) και τον προσδιορισμό της επανεμφάνισης της ροής του αίματος κατά το αργό ξεφούσκωμα της περιχειρίδας του πιεσόμετρου που έχει τοποθετηθεί πάνω από τον αστράγαλο (βλ. εικόνα). Ο ασθενής πρέπει να έχει ξεκουραστεί τουλάχιστον 5-10 λεπτά, να μην έχει καπνίσει τουλάχιστον 2 ώρες πριν την εξέταση και να είναι ξαπλωμένος.
Η συστολική πίεση της οπίσθιας κνημιαίας αρτηρίας και της ραχιαίας αρτηρίας του ποδός θα πρέπει να μετρώνται σε κάθε πόδι και η υψηλότερη από τις δύο θα πρέπει να χρησιμοποιηθεί ως αριθμητής του ΑΒΙ. Ο παρονομαστής καθορίζεται από την υψηλότερη από τις 2 μετρήσεις της συστολικής πίεσης που λαμβάνονται ξεχωριστά για κάθε βραχίονα, με την ίδια μέθοδο.
Ο σφυροβραχιόνιος δείκτης θα πρέπει να καθορίζεται για κάθε πόδι ξεχωριστά κατά τη διάρκεια της διάγνωσης και αξιολόγησης της περιφερικής αρτηριακής νόσου.
Αντίθετα, κατά την αξιολόγηση του καρδιαγγειακού κινδύνου του ατόμου θα πρέπει να χρησιμοποιείται ο χαμηλότερος σφυροβραχιόνιος δείκτης μεταξύ των δύο σκελών.
Οι “φυσιολογικές τιμές” του ABI κυμαίνονται από 1,10 έως 1,40.
Θεωρείται ότι ο καρδιαγγειακός κίνδυνος αυξάνεται όσο ο ΑΒΙ πέφτει κάτω από το 1,10 ή αυξάνεται πάνω από το 1,40.
Στην τελευταία περίπτωση, οι αρτηρίες στους αστραγάλους μπορούν να θεωρηθούν ως “αφύσικα σκληρές”, συνήθως λόγω της παρουσίας ασβεστώσεων. Αυτή η κατάσταση εμποδίζει την ακριβή εκτίμηση της προσβεβλημένης αρτηρίας, ενώ εκτιμάται ότι σε 50% αυτών των περιπτώσεων υπάρχει αποφρακτική νόσος, η οποία χρήζει διερεύνησης με άλλες τεχνικές (π.χ. απεικονιστικές μεθόδους).
Ακόμη, ασθενείς με κλινικά εγκατεστημένη καρδιαγγειακή νόσο που έχουν χαμηλό ΑΒΙ παρουσιάζουν μεγαλύτερο κίνδυνο σε σύγκριση με ασθενείς με καρδιαγγειακή νόσο και φυσιολογικό ΑΒΙ.
Το όριο για τη διάγνωση της περιφερικής αρτηριακής νόσου (ΠΑΝ) είναι το 0,90. Ωστόσο, τιμές μεταξύ 0,80 και 1,00 απαιτούν επανάληψη της μέτρησης για να βελτιωθεί η ακρίβεια της μεθόδου. Επίσης, ένας “φυσιολογικός” σφυροβραχιόνιος δείκτης δεν αποκλείει με βεβαιότητα την ΠΑΝ και χρειάζεται περαιτέρω έλεγχος αν υπάρχει ισχυρή κλινική υποψία (ειδικά στην περίπτωση της διαλείπουσας χωλότητας σε ασθενείς με παράγοντες κινδύνου).
Ως ένας από τους φθηνότερους και πλέον διαθέσιμους δείκτες αθηροσκλήρωσης, η μέτρηση του σφυροβραχιόνιου δείκτη είναι μια ιδιαίτερα χρήσιμη μέθοδος για την εκτίμηση του καρδιαγγειακού κινδύνου στην πρωτοβάθμια περίθαλψη.
Πηγή: Circulation
- Δημοσιεύθηκε στο Σακχαρώδης Διαβήτης
Βιταμίνη Β12 σε διαβητικούς που λαμβάνουν μετφορμίνη
Θα πρέπει να προτείνουμε συμπληρώματα βιταμίνης Β12 σε ασθενείς που λαμβάνουν μετφορμίνη;
Η μετφορμίνη (Glucophage® ή γενόσημo) είναι μια πρώτης γραμμής θεραπεία του σακχαρώδη διαβήτη τύπου 2 που μειώνει αποτελεσματικά τη γλυκόζη και έχει ένα καλό μακροπρόθεσμο ιστορικό ασφάλειας. Η μετφορμίνη προσφέρει επίσης το σημαντικό πλεονέκτημα σε σχέση με τα περισσότερα αντιδιαβητικά φάρμακα ότι βελτιώνει την καρδιαγγειακή νοσηρότητα και θνητότητα, είναι οικονομική και η χρήση της έχει εδραιωθεί παγκοσμίως και με βάση τις κατευθυντήριες οδηγίες.
Ένα μειονέκτημα της μετφορμίνης είναι η επίδρασή της στην απορρόφηση της βιταμίνης Β12. Παρά το γεγονός ότι η ιδιότητα της μετφορμίνης να μειώνει τα επίπεδα της Β12 έχει περιγραφεί, το ενδιαφέρον για την ανάγκη ελέγχου για ανεπάρκεια της Β12 είναι πιο πρόσφατο.
Η ανεπάρκεια βιταμίνης Β12 εκτιμάται σε ποσοστό έως 30% των ασθενών με διαβήτη που λαμβάνουν μετφορμίνη.
Ο κίνδυνος για ανεπάρκεια βιταμίνης Β12 αυξάνεται με την ηλικία του ασθενούς, τη δόση και τη διάρκεια της χρήσης μετφορμίνης.
Ταυτόχρονες καταστάσεις, όπως η ανεπαρκής διαιτητική πρόσληψη, η οποία είναι συχνή μεταξύ των χορτοφάγων και όσων κάνουν κατάχρηση αλκοόλ, και η δυσαπορρόφηση λόγω ατροφικής γαστρίτιδας, η κακοήθης αναιμία, η χρόνια παγκρεατίτιδα και η κοιλιοκάκη μπορεί να αυξήσουν περαιτέρω τον κίνδυνο για ανεπάρκεια της βιταμίνης Β12. Ο συνδυασμός μετφορμίνης με αναστολείς της αντλίας πρωτονίων (φάρμακα κατά του έλκους και της γαστρίτιδας) έχει αναφερθεί ότι έχει αθροιστική επίδραση στον κίνδυνο για ανεπάρκεια της βιταμίνης Β12.
Η βιταμίνη Β12 συνδέεται με μεγαλοβλαστική αναιμία και νευρολογικές συνέπειες, όπως η πολυνευροπάθεια, που μπορεί να μιμείται διαβητική νευροπάθεια, και γνωστική εξασθένηση. Οι ασθενείς με διαβήτη έχουν μεγαλύτερο κίνδυνο για γνωστική εξασθένηση συγκριτικά με τους ασθενείς χωρίς διαβήτη. Μεταξύ των ασθενών με διαβήτη, οι ασθενείς που λαμβάνουν μετφορμίνη μπορεί να διατρέχουν μεγαλύτερο κίνδυνο για γνωστική εξασθένηση συγκριτικά με τους ασθενείς που δε λαμβάνουν μετφορμίνη.
Η βιταμίνη Β12 είναι απαραίτητη για τη σύνθεση του DNA και της μυελίνης και είναι ένας συμπαράγοντας στην παραγωγή της μεθειονίνης από την ομοκυστεΐνη , η οποία έχει συνδεθεί με τη γνωστική εξασθένηση. Είναι, επίσης, απαραίτητη για την μετατροπή του μεθυλομαλονικού οξέος (ΜΜΑ), ενός οργανικού οξέος με πιθανές νευροτοξικές ιδιότητες, σε σουκινυλο – συνένζυμο Α (ένα ενδιάμεσο στον κύκλο του Krebs). Τόσο η ομοκυστεΐνη όσο και το ΜΜΑ συσσωρεύονται όταν υπάρχει ανεπάρκεια βιταμίνης Β12. Οι προτεινόμενοι μηχανισμοί για τη γνωστική εξασθένηση που συνδέονται με την ανεπάρκεια βιταμίνης Β12 περιλαμβάνουν την ανεπαρκή μεθυλίωση στο κεντρικό νευρικό σύστημα, τη συσσώρευση της ομοκυστεΐνης και/ή του ΜΜΑ και την απομυελίνωση της λευκής ουσίας.
Όταν υπάρχει υποψία ανεπάρκειας βιταμίνης Β12 πρέπει να αξιολογούνται τα επίπεδα ΜΜΑ, τα επίπεδα ομοκυστεΐνης ή και τα δύο. Η μέτρηση των επιπέδων της βιταμίνης Β12 στον ορό συχνά παράγει τόσο ψευδώς αρνητικά όσο και ψευδώς θετικά αποτελέσματα και μπορεί να είναι αναξιόπιστη για τη διάγνωση. Η ανεπάρκεια βιταμίνης Β12 μπορεί να αντιμετωπιστεί με από του στόματος συμπληρώματα ή ενδομυϊκές ενέσεις, ανάλογα με τον τύπο και τη σοβαρότητα της ανεπάρκειας.
Ο έλεγχος για την ανεπάρκεια βιταμίνης Β12 φαίνεται λογικός για τους ενήλικες ασθενείς με σακχαρώδη διαβήτη, ειδικά εκείνους που λαμβάνουν μετφορμίνη. Η χορήγηση συμπληρωμάτων βιταμίνης Β12 θα πρέπει να εξετάζεται σε ασθενείς που λαμβάνουν μετφορμίνη, ιδιαίτερα στους ηλικιωμένους, καθώς και σε άτομα με κίνδυνο για μειωμένη διαιτητική απορρόφηση Β12 και σε ασθενείς οι οποίοι έχουν λάβει μετφορμίνη για αρκετά χρόνια.
- Δημοσιεύθηκε στο Σακχαρώδης Διαβήτης
Γυναικείος διαβήτης: ξεχωριστή οντότητα ή παρεξήγηση;
Ποιος φροντίζει καλύτερα την υγεία του, οι άνδρες ή οι γυναίκες; Είμαι βέβαιος ότι οι περισσότεροι θα απαντήσουν το δεύτερο, αυθόρμητα το έκανα κι εγώ.
Είναι αρκετή, όμως, αυτή η κοινή πεποίθηση και πώς μεταφράζεται στην πραγματικότητα ως προς την ποιότητα της φροντίδας των γυναικών με διαβήτη, κι όχι μόνο;
Αφορμή για την αναζήτησή μου ήταν η εντύπωση που έχει δημιουργηθεί στους γιατρούς που ασχολούνται με τον διαβήτη ότι οι άνδρες είναι εκείνοι που δεν ακολουθούν τις συνιστώμενες οδηγίες, δεν παίρνουν τα φάρμακά τους και δεν είναι συνεπείς στα ραντεβού τους για επανεξέταση. Είναι πράγματι έτσι;
Μια μελέτη που δημοσιεύτηκε στο περιοδικό Journal of Women’s Health έρχεται ν’ ανατρέψει την παραπάνω κοινή πεποίθηση. Στη μελέτη αυτή, η οποία συμπεριέλαβε περίπου 29,5 εκατομμύρια (!!!) ασφαλισμένους των Η.Π.Α., οι ερευνητές διαπίστωσαν ότι οι γυναίκες ήταν λιγότερο πιθανό να συμμορφώνονται με την αγωγή τους για το διαβήτη και την πρόληψη καρδιαγγειακών επεισοδίων, σε σύγκριση με τους άνδρες. Αυτή η διαφορά παρατηρήθηκε για τα από του στόματος αντιδιαβητικά φάρμακα, τα φάρμακα για τη χοληστερόλη, την υπέρταση και τα αντιαιμοπεταλιακά.
Οι γυναίκες ήταν επίσης λιγότερο πιθανό να λάβουν τα φάρμακα που συνιστώνται για τους περισσότερους ασθενείς με διαβήτη και καρδιαγγειακές παθήσεις, σύμφωνα με τις κλινικές κατευθυντήριες οδηγίες. Για παράδειγμα, στις γυναίκες ήταν λιγότερο πιθανό απ’ ό,τι στους άνδρες να συνταγογραφηθεί ένας β-αποκλειστής μετά από έμφραγμα του μυοκαρδίου (63,4% των γυναικών έναντι 69,3% των ανδρών) καθώς και μια από τις συνιστώμενες κατηγορίες αντιυπερτασικών φαρμάκων ως μέρος της θεραπείας τους.
Η πιο εντυπωσιακή διαφορά ήταν για τους ενήλικες με ιστορικό στεφανιαίας νόσου, όπου διαπιστώθηκε ότι στις γυναίκες ήταν πολύ λιγότερο πιθανό απ’ ό,τι στους άνδρες να συνταγογραφηθεί ένα φάρμακο μείωσης της χοληστερόλης (59,0 % των γυναικών έναντι 71,5 % των ανδρών).
Σημαντικές διαφορές παρατηρήθηκαν επίσης στην παρακολούθηση της θεραπείας. Οι γυναίκες με διαβήτη ήταν λιγότερο πιθανό να κάνουν εξέταση για τη γλυκοζυλιωμένη αιμοσφαιρίνη (A1C) ή την “κακή” χοληστερόλη (LDL) σε σχέση με τους άνδρες. Ομοίως, μεταξύ των ασθενών που χρησιμοποιούν ινσουλίνη, οι γυναίκες παρακολουθούσαν λιγότερο συχνά τα επίπεδα γλυκόζης στο αίμα τους, όπως εκτιμήθηκε από τη χρήση των ταινιών μέτρησης σακχάρου.
Επιπλέον, μια ανάλυση μελετών που δημοσιεύτηκε στο περιοδικό Diabetic Medicine αναδεικνύει ότι η ηλικία και το γυναικείο φύλο είναι παράγοντες που λιγοστεύουν τις πιθανότητες να ακολουθείται η συνιστώμενη θεραπεία με ινσουλίνη.
Οι γυναίκες επισκέπτονται πιο συχνά τους γιατρούς και λαμβάνουν συνταγές με περισσότερα φάρμακα σε σχέση με τους άνδρες, ενώ είναι ακόμη πιο πιθανό να πάρουν πολλά φάρμακα για οξείες καταστάσεις. Και παρόλο που αιωρείται η εντύπωση ότι είναι περισσότερο προορατικές σε σχέση με την υγεία τους, τα αποτελέσματα των παραπάνω μελετών δείχνουν ότι υπάρχει ένα μεγάλο κενό μεταξύ αυτού που αναζητούν κι αυτού που τελικά (εισ)πράττουν.
Οι λόγοι για τους οποίους συμβαίνει αυτό δεν είναι ξεκάθαροι, τουλάχιστον σε μένα. Είναι βαθιά ριζωμένη η αντίληψη στην κοινωνία ότι η γυναίκα θα φροντίσει τόσο για την υγιεινή του σπιτιού όσο και για την υγεία των άλλων μελών στην οικογένεια. Εκείνη θα μεριμνήσει για τη διατροφή, την καθαριότητα, αλλά και τη φροντίδα των μελών της οικογένειας (συντρόφου, παιδιών, εγγονών, γονέων!!!) είτε αυτοί μένουν κάτω από την ίδια στέγη είτε όχι. Το να παραμελήσει τον εαυτό της είναι ένα σοβαρό ενδεχόμενο, ειδικά στις μέρες μας.
Το σημαντικό που προκύπτει από τις παραπάνω αναφορές και πρέπει ν’ αλλάξει είναι η στάση των γιατρών απέναντι στις γυναίκες με διαβήτη.
Το ότι δεν συνταγογραφούνται τα συνιστώμενα από τις κατευθυντήριες οδηγίες φάρμακα και δε γίνεται η παρακολούθηση των παραμέτρων του γλυκαιμικού ελέγχου με την απαιτούμενη ένταση και συνέπεια είναι, ενδεχομένως, αποτελέσματα της μεροληψίας των ιατρών απέναντι στις γυναίκες με διαβήτη και όχι ευθύνη των τελευταίων. Αν έχει εδραιωθεί η πεποίθηση ότι η συμπεριφορά των γυναικών με διαβήτη είναι δεδομένα συνεπής, αυτό δεν φαίνεται να υποστηρίζεται από την έρευνα.
Οι 2 παραπάνω μελέτες δε μπορούν ασφαλώς να περιγράψουν τη συνολική θεραπευτική προσέγγιση και τις διαφορές μεταξύ ανδρών και γυναικών με διαβήτη. Υπάρχουν και αντίθετα ευρήματα, όπως αυτά μιας ομάδας ερευνητών από τη Γερμανία, η οποία δημοσίευσε στο περιοδικό Diabetes Research & Clinical Practice ότι οι άνδρες με κακή συμμόρφωση στη φαρμακευτική αγωγή τους παρουσίαζαν, σε μεγαλύτερο ποσοστό απ’ ό,τι οι γυναίκες, κακή ρύθμιση του σακχάρου.
Φαίνεται ότι υπάρχουν σημαντικές διαφορές μεταξύ γυναικών και ανδρών στην ένταση της χρήσης φαρμάκων, την προσήλωσή τους στην αγωγή, αλλά και την πιθανότητα να τους χορηγηθεί φαρμακευτική αγωγή με βάση τις κατευθυντήριες οδηγίες. Οι διαφορές αυτές υποδεικνύουν την ανάγκη για πιο εξατομικευμένη επιλογή φαρμάκων, αλλά και συνολική θεραπευτική αντιμετώπιση για τη βελτίωση των κλινικών αποτελεσμάτων.
Γιατί η υγεία (των γυναικών) δεν είναι δεδομένη!
- Δημοσιεύθηκε στο Γυναίκα, Σακχαρώδης Διαβήτης
Στατίνες για τη μείωση της χοληστερόλης: ποιος, τι και πώς;
Η Αμερικανική Καρδιολογική Εταιρεία και το Αμερικανικό Κολέγιο Καρδιολόγων εξέδωσαν από κοινού νέες κατευθυντήριες οδηγίες για τη μείωση της χοληστερόλης στην πρόληψη του καρδιαγγειακού κινδύνου.
Oι νέες κατευθυντήριες οδηγίες προσδιορίζουν 4 ομάδες ασθενών για πρωτογενή και δευτερογενή πρόληψη, στους οποίους οι γιατροί θα πρέπει να επικεντρώσουν τις προσπάθειές τους για τη μείωση των καρδιαγγειακών επεισοδίων. Σε αυτές τις 4 ομάδες ασθενών, οι νέες κατευθυντήριες γραμμές κάνουν συστάσεις σχετικά με την κατάλληλη “ένταση” της θεραπείας με στατίνες, προκειμένου να επιτευχθεί η σχετική μείωση της LDL χοληστερόλης (“κακής” χοληστερόλης).
Οι 4 ομάδες ασθενών που θα πρέπει να αντιμετωπίζονται με στατίνες προσδιορίστηκαν με βάση τυχαιοποιημένες, ελεγχόμενες κλινικές μελέτες που δείχνουν ότι το όφελος της θεραπείας υπερτερεί του κινδύνου εμφάνισης ανεπιθύμητων ενεργειών. Οι 4 ομάδες θεραπείας περιλαμβάνουν:
1.Τα άτομα με κλινική αθηροσκληρωτική καρδιαγγειακή νόσο (στεφανιαία νόσος, αγγειακό εγκεφαλικό επεισόδιο, περιφερική αρτηριακή νόσος).
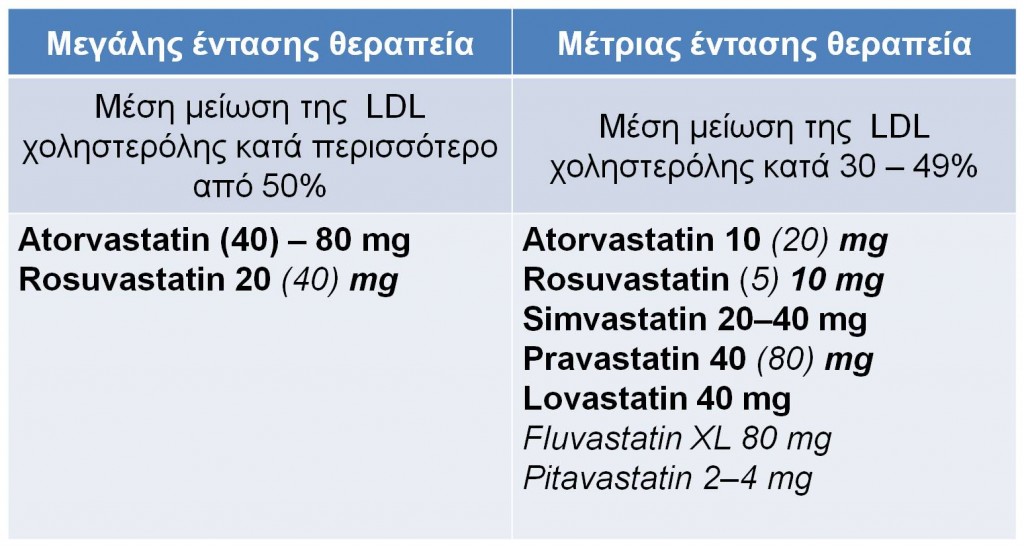
Στα άτομα αυτά πρέπει να χορηγείται μεγάλης έντασης θεραπεία με στατίνη, όπως 20 έως 40 mg rosuvastatin (Crestor®) ή 80 mg atorvastatin (Lipitor® ή γενόσημη) για να επιτευχθεί τουλάχιστον 50% μείωση της LDL χοληστερόλης, αν δεν υπάρχουν αντενδείξεις ή ανεπιθύμητες ενέργειες. Στην περίπτωση αυτή, οι γιατροί θα πρέπει να χρησιμοποιούν μέτριας έντασης θεραπεία με στατίνη.
2.Τα άτομα με επίπεδα LDL χοληστερόλης μεγαλύτερα από 190 mg/dL, όπως εκείνα με οικογενή υπερχοληστερολαιμία.
Ομοίως, για άτομα με επίπεδα LDL χοληστερόλης μεγαλύτερα από 190 mg/dL, πρέπει να χρησιμοποιείται μεγάλης έντασης θεραπεία με στατίνη με στόχο την επίτευξη τουλάχιστον 50% μείωσης των επιπέδων της LDL -χοληστερόλης.
3.Τα άτομα με σακχαρώδη διαβήτη ηλικίας 40 έως 75 ετών και LDL-χοληστερόλη μεταξύ 70 και 189 mg/dL χωρίς ενδείξεις αθηροσκληρωτικής καρδιαγγειακής νόσου.
Στα άτομα αυτά πρέπει να χορηγείται μέτριας έντασης θεραπεία με στατίνη, που ορίζεται ως θεραπευτική δόση που μειώνει την LDL – χοληστερόλη κατά 30% έως 49%, ενώ μια μεγάλης έντασης θεραπεία θα μπορούσε να είναι μια λογική επιλογή εάν ο ασθενής έχει επίσης 10ετή κίνδυνο καρδιαγγειακής νόσου που υπερβαίνει το 7,5%.
4.Τα άτομα χωρίς ιστορικό καρδιαγγειακής νόσου ή διαβήτη, αλλά τα οποία έχουν LDL-χοληστερόλη μεταξύ 70 και 189 mg/dL και 10ετή κίνδυνο καρδιαγγειακής νόσου μεγαλύτερο από 7,5%.
Στα άτομα αυτά, η επιτροπή συστήνει μέτριας ή μεγάλης έντασης θεραπεία με στατίνη.
Πώς υπολογίζεται ο 10ετής καρδιαγγειακός κίνδυνος;
Το εργαλείο υπολογισμού του 10ετούς κινδύνου για μείζονα καρδιαγγειακά επεισόδια (μη θανατηφόρο έμφραγμα του μυοκαρδίου, θάνατο από στεφανιαία νόσο, μη θανατηφόρο και θανατηφόρο αγγειακό εγκεφαλικό επεισόδιο) σε άτομα 40 – 79 ετών θα το βρείτε εδώ και μπορείτε να το κατεβάσετε στον υπολογιστή σας.
Πώς ορίζονται οι “εντάσεις” στη θεραπεία;
Οι παραπάνω δόσεις έχουν προκύψει από την αποτελεσματικότητα των στατινών στη μείωση του καρδιαγγειακού κινδύνου από τυχαιοποιημένες, ελεγχόμενες μελέτες.
Επιπρόσθετοι παράγοντες κινδύνου
Στις νέες κατευθυντήριες οδηγίες, αναφέρεται ότι σε ορισμένα άτομα που δεν ταιριάζουν σε καμία από τις 4 ομάδες, μπορούν να αξιολογηθούν επιπλέον παράγοντες κινδύνου αν η απόφαση για την έναρξη της θεραπείας με στατίνες είναι ασαφής. Οι παράγοντες περιλαμβάνουν το οικογενειακό ιστορικό πρώιμης καρδιαγγειακής νόσου σε συγγενή α’ βαθμού (σε ηλικία μικρότερη των 55 ετών αν είναι άνδρας και μικρότερη των 65 ετών αν είναι γυναίκα), το εάν τα επίπεδα της υψηλής ευαισθησίας C-αντιδρώσας πρωτεΐνης (CRP) είναι μεγαλύτερα από 2 mg/L, την παρουσία ασβεστώσεων των στεφανιαίων αρτηριών και έναν σφυροβραχιόνιο δείκτη μικρότερο από 0,9 στο doppler κάτω άκρων.
Εκτίμηση δευτεροπαθούς υπερλιπιδαιμίας
Πριν από την έναρξη θεραπείας με φάρμακα που μειώνουν τη χοληστερόλη, θα πρέπει να γίνεται έλεγχος για καταστάσεις ή φάρμακα που επηρεάζουν τα επίπεδα των λιπιδίων του αίματος και που θα μπορούσαν να τροποποιηθούν, καθώς και για καταστάσεις που μπορεί να προβληματίσουν σχετικά με την ασφάλεια της θεραπείας με στατίνες.
Η χοληστερόλη μπορεί να αυξηθεί από την αύξηση του σωματικού βάρους, την πρόσληψη κορεσμένων ή trans λιπαρών οξέων, την ανορεξία, τα διουρητικά, τα γλυκοκορτικοειδή, τον υποθυρεοειδισμό κλπ.
Τα τριγλυκερίδια μπορεί να αυξηθούν από τον μη ελεγχόμενο σακχαρώδη διαβήτη, τον υποθυρεοειδισμό, την αύξηση του βάρους, τις πολύ χαμηλές σε λιπαρά δίαιτες, την αυξημένη κατανάλωση επεξεργασμένων υδατανθράκων, την υπερβολική κατανάλωση αλκοόλ, τα από του στόματος οιστρογόνα, φάρμακα για την ακμή, διουρητικά, β- αναστολείς (όχι την καρβεδιλόλη), τη ραλοξιφένη κλπ.
Ασφάλεια κατά τη χορήγηση φαρμάκων που μειώνουν τη χοληστερόλη (στατίνες)
Ορισμένα χαρακτηριστικά που μπορεί να προδιαθέτουν σε δυσμενείς επιδράσεις της χορήγησης στατινών περιλαμβάνουν πολλαπλά ή σοβαρά συνοδά νοσήματα, συμπεριλαμβανομένης της διαταραγμένης νεφρικής ή ηπατικής λειτουργίας, ιστορικό προηγούμενης δυσανεξίας σε στατίνες ή μυϊκών διαταραχών, ανεξήγητη αύξηση της ALT (τρανσαμινάση) περισσότερο από 3 φορές πάνω από το ανώτερο φυσιολογικό όριο, ταυτόχρονη λήψη φαρμάκων που επηρεάζουν το μεταβολισμό των στατινών και ηλικία μεγαλύτερη των 75 ετών.
Σχετικά με τη μέτρηση της CK, συνήθως δε χρειάζεται.
Μια αρχική μέτρηση της CK είναι λογική σε άτομα που πιστεύεται ότι είναι σε αυξημένο κίνδυνο για ανεπιθύμητες μυϊκές εκδηλώσεις ή έχουν ατομικό ή οικογενειακό ιστορικό δυσανεξίας σε στατίνες ή ταυτόχρονη λήψη φαρμάκων που θα μπορούσαν να αυξήσουν τον κίνδυνο για μυοπάθεια.
Κατά τη διάρκεια της θεραπείας με στατίνες, η CK πρέπει να μετρηθεί σε άτομα με μυϊκά συμπτώματα, όπως πόνος, ευαισθησία, δυσκαμψία, κράμπες, αδυναμία ή γενικευμένη κόπωση.
Πριν την έναρξη της θεραπείας με στατίνες πρέπει να γίνεται μέτρηση της ηπατικής τρανσαμινάσης ALT.
Κατά τη διάρκεια της θεραπείας, είναι λογικό να εκτιμηθεί η ηπατική λειτουργία εάν προκύψουν συμπτώματα που υποδηλώνουν ηπατοτοξικότητα (π.χ., ασυνήθιστη κόπωση ή αδυναμία, ανορεξία, κοιλιακό άλγος, σκουρόχρωμα ούρα ή κιτρίνισμα του δέρματος ή του σκληρού χιτώνα των ματιών – ίκτερος).
Τα άτομα που λαμβάνουν θεραπεία με στατίνη θα πρέπει επίσης να αξιολογούνται για την εμφάνιση σακχαρώδη διαβήτη.
Μυοπάθεια από στατίνες
Πρέπει να αξιολογούνται και να θεραπεύονται τα μυϊκά συμπτώματα, όπως πόνος, ευαισθησία, δυσκαμψία, κράμπες, αδυναμία ή κόπωση. Σε περίπτωση που εμφανιστούν ανεξήγητα, σοβαρά μυϊκά συμπτώματα ή κόπωση κατά τη διάρκεια της θεραπείας με στατίνη, πρέπει αμέσως να διακοπεί η στατίνη και να διερευνηθεί το ενδεχόμενο ραβδομυόλυσης με έλεγχο της CK, της κρεατινίνης αίματος και να γίνει ανάλυση ούρων για μυοσφαιρινουρία.
Επίσης, πρέπει να διερευνηθούν κι άλλες καταστάσεις που μπορεί να προκαλέσουν μυϊκά συμπτώματα (π.χ., υποθυρεοειδισμός, ελαττωμένη νεφρική ή ηπατική λειτουργία, ρευματολογικές διαταραχές, όπως ρευματική πολυμυαλγία, μυοπάθεια από κορτικοστεροειδή, ανεπάρκεια βιταμίνης D ή πρωτοπαθή νοσήματα των μυών).
Αν τα μυϊκά συμπτώματα υποχωρήσουν, και εφόσον δεν υπάρχει αντένδειξη, μπορεί να δοθεί στον ασθενή η ίδια ή μια χαμηλότερη δόση της ίδιας στατίνης για να αποδειχθεί η αιτιώδης σχέση μεταξύ των μυϊκών συμπτωμάτων και της θεραπείας με στατίνη.
Αν υπάρχει αιτιώδης σχέση, η αρχική στατίνη πρέπει να διακοπεί. Μόλις τα μυϊκά συμπτώματα υποχωρήσουν, μπορεί να χρησιμοποιηθεί μια χαμηλή δόση μιας διαφορετικής στατίνης. Η δόση αυτή μπορεί να αυξηθεί σταδιακά.
Αν επιμείνουν τα μυϊκά συμπτώματα ή τα αυξημένα επίπεδα CK, παρά την παρέλευση 2 μηνών χωρίς θεραπεία με στατίνη, πρέπει να εξετάζονται άλλες αιτίες μυοπάθειας.
Παρακολούθηση κατά τη διάρκεια της θεραπείας με στατίνες
Η συμμόρφωση στη φαρμακευτική αγωγή και τις αλλαγές στον τρόπο ζωής (π.χ., διατροφή και άσκηση), η θεραπευτική ανταπόκριση και ασφάλεια της αγωγής θα πρέπει να αξιολογούνται τακτικά. Η αξιολόγηση πρέπει να γίνεται με μέτρηση των λιπιδίων νηστείας εντός 4 έως 12 εβδομάδων μετά την έναρξη ή την προσαρμογή της δόσης και κάθε 3 με 12 μήνες, στη συνέχεια.
Σε άτομα που έχουν μικρότερη από την αναμενόμενη θεραπευτική ανταπόκριση ή δεν ανέχονται την συνιστώμενη ένταση της θεραπείας με στατίνη, θα πρέπει να ενισχύεται η συμμόρφωση στη φαρμακοθεραπεία και η προσήλωση στις αλλαγές του τρόπου ζωής και να αποκλείονται δευτεροπαθείς καταστάσεις υπερλιπιδαιμίας.
Οι νέες οδηγίες είναι πολύτιμες γιατί εστιάζουν στην ένταση της θεραπείας με στατίνες κι όχι σε απόλυτους αριθμητικούς στόχους (π.χ., επίπεδα LDL ή non-HDL χοληστερόλης), βασίζονται σε, μεγάλες σε πληθυσμό, μελέτες πρόληψης καρδιαγγειακών συμβαμάτων και δίνουν χρήσιμες κατευθύνσεις σχετικά με την ασφάλεια της θεραπείας.
Έτσι, μας βοηθούν να χορηγήσουμε αγωγή σε αυτούς που πραγματικά θα ωφεληθούν με αποτελεσματικό και ασφαλή τρόπο.
- Δημοσιεύθηκε στο Σακχαρώδης Διαβήτης